A placenta é um órgão temporário constituído por um componente materno (decídua basal) e um componente fetal (córion). Ela fornece um local para as trocas fisiológicas entre a mãe e o feto durante a gestação, apresentando funções respiratórias, endócrinas, imunológicas e nutritivas.
Alterações no local em que a placenta se desenvolve e no grau de fixação dela no útero podem trazer riscos à saúde da mãe e do feto. Entre as principais condições clínicas, podemos destacar a placenta prévia, o descolamento placentário e o acretismo placentário.
Leia também: Gravidez ectópica — quando o bebê se desenvolve fora do útero
Tópicos deste artigo
- 1 - Resumo sobre a placenta
- 2 - O que é placenta?
- 3 - Quais são as funções da placenta?
- 4 - Anatomia da placenta
- 5 - Estrutura da placenta
- 6 - Formação da placenta
- 7 - Tipos de placenta
- 8 - Importância da placenta
- 9 - Doenças da placenta
Resumo sobre a placenta
-
A placenta é um órgão transitório constituído por uma porção materna (decídua) e por uma porção fetal (córion).
-
Esse órgão atua como local para a troca de gases, a eliminação de resíduos metabólicos e a transferência de nutrientes e anticorpos.
-
A placenta também sintetiza e secreta hormônios importantes para a manutenção da gestação, como a gonadotrofina coriônica e a progesterona.
-
A placenta produz imunossupressores e imunomoduladores que impedem uma resposta imunológica materna ao feto, impedindo que este seja rejeitado como corpo estranho.
-
O córion é dividido em liso e viloso. As trocas entre as circulações do feto e da mãe ocorrem no espaço interviloso.
Anuncie aqui -
As condições clínicas mais comuns na placenta incluem descolamento placentário, acretismo placentário e placenta prévia. Os principais sinais são sangramento e dor abdominal.
-
Ao se deparar com uma alteração clínica na placenta, é importante que a mãe aumente a frequência das consultas pré-natais e permaneça em repouso.
O que é placenta?
A placenta é um órgão transitório que se forma nos mamíferos placentários durante a gestação a partir de uma porção materna (o endométrio uterino, que é modificado durante a gravidez e nomeado decídua) e uma porção fetal (o córion). Dessa forma, ela é constituída por células provenientes de dois organismos geneticamente diferentes. A placenta serve como interface entre as circulações fetal e materna, e apresenta funções respiratórias, endócrinas, imunológicas e nutritivas.
Quais são as funções da placenta?
A placenta apresenta as seguintes funções:
-
Secreção endócrina: a placenta produz e secreta hormônios que auxiliam na manutenção da gestação, no crescimento fetal e no parto, como a gonadotrofina coriônica e a progesterona. A placenta também secreta o hormônio somatomamotropina coriônica, que possui atividade lactogênica (desenvolvimento dos tecidos da glândula mamária) e atua no desenvolvimento fetal.
-
Transferência de substâncias: a placenta é responsável por intermediar as necessidades do feto em desenvolvimento. A troca de gases (oxigênio e gás carbônico), a eliminação de resíduos metabólicos e a transferência de nutrientes (glicose, aminoácidos, vitaminas, minerais) e anticorpos ocorrem através da placenta. Dessa forma, por exemplo, a mãe consegue fornecer oxigênio ao feto e este, por sua vez, eliminar o gás carbônico produzido. A transferência de anticorpos da mãe para o feto protege-o de infecções e outras doenças maternas, enquanto ajuda no desenvolvimento do sistema imune fetal. É importante destacar que drogas, gases tóxicos e alguns micro-organismos podem atravessar a placenta e prejudicar o desenvolvimento do feto.
Anuncie aqui -
Barreira placentária: a placenta também constitui uma barreira física seletivamente permeável que separa as circulações sanguíneas materna e fetal.
-
Proteção imunitária ao feto: o embrião é, para a mãe, um corpo que possui proteínas estranhas (produzidas a partir dos genes do pai) a seu sistema imunológico. A placenta produz imunossupressores e imunomoduladores que impedem uma resposta imunológica materna ao feto, impedindo que este seja rejeitado como corpo estranho.
Anatomia da placenta
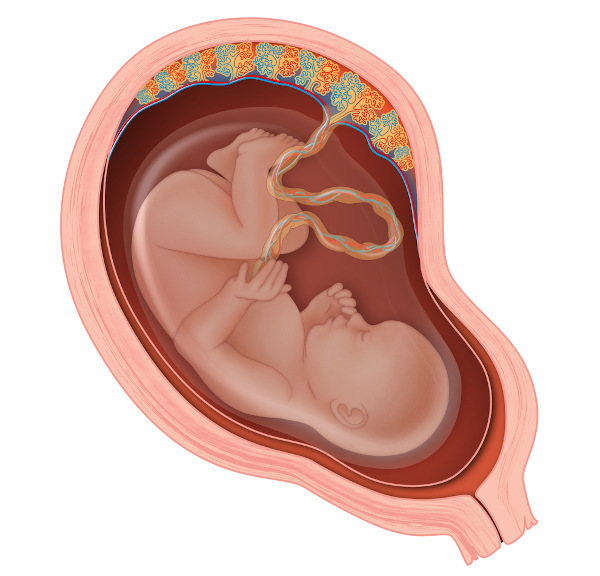
A placenta é um órgão discoide, e sua espessura varia de acordo com a idade gestacional. Ao término da gestação, ela pode chegar a pesar 500 gramas e possuir 20 centímetros de espessura. Esse órgão geralmente está localizado nas paredes ventral ou dorsal do útero.
Estrutura da placenta
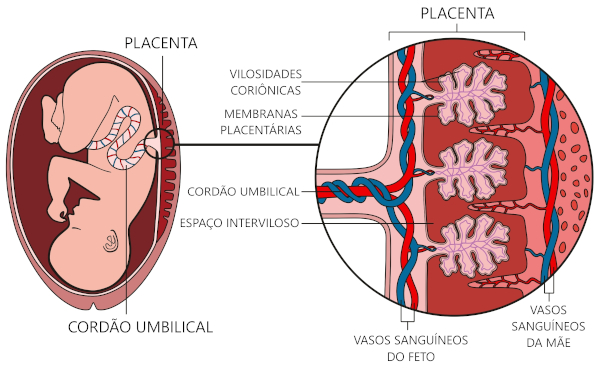
A placenta é constituída por uma porção fetal e por uma porção materna. O componente fetal corresponde ao córion, e o componente materno corresponde à decídua basal.
-
Decídua: assim denominada porque será a camada do útero a ‘descamar’ durante o parto, é subdividida de acordo com a sua localização em: decídua basal (região entre o embrião e o miométrio que constitui parte da placenta), decídua capsular (região entre o embrião e a luz do útero, revestindo o embrião) e decídua parietal (restante da decídua). A decídua apresenta regiões com lobos (ou cotilédones) separados por sulcos. Cada lobo corresponde à posição das vilosidades que se originam do córion.
-
Córion: é uma membrana contínua ao revestimento da parede uterina. Durante os primeiros estágios de desenvolvimento, todo o córion é coberto por vilosidades coriônicas, estruturas que emergem a partir do córion. Com o decorrer do desenvolvimento, as vilosidades adjacentes à decídua capsular se degeneram e constituem o córion liso. As vilosidades adjacentes à decídua basal ramificam-se e constituem o córion viloso. Essas vilosidades apresentam uma rede de capilares fetais que otimizam a área de contato com o sangue materno (no caso, os vasos uterinos da mãe). As trocas entre as circulações do feto e da mãe ocorrem no espaço interviloso. É importante destacar que a circulação sanguínea da mãe e do feto não se misturam.
Anuncie aqui
O cordão umbilical é uma conexão entre a placenta e o feto. Ele é constituído pela veia umbilical (transporta nutrientes e oxigênio da placenta até o feto) e duas artérias umbilicais (transportam os resíduos metabólicos do feto de volta para a placenta). Esses vasos são contínuos aos vasos coriônicos.
O córion é recoberto pela membrana amniótica. Essa estrutura secreta o líquido amniótico, que atua como uma proteção ao feto e facilita as trocas materno-fetais.
Leia também: O que é aborto e por que acontece?
Formação da placenta
O desenvolvimento da placenta inicia-se após o processo de implantação do embrião no útero. O embrião com 72h, ao atingir a cavidade uterina, é denominado blastocisto. Ele é composto por dois conjuntos de células: o embrioblasto e o tofoblasto. As células embrioblásticas são responsáveis pela formação do feto. Já as células trofoblásticas são responsáveis por formar o córion. Ao atingir o endométrio, as células trofoblásticas se diferenciam em citotrofobasto (camada interna) e sinciciotrofoblasto (camada externa).
As células do sinciciotrofoblasto, ao atingir o endométrio, secretam enzimas que digerem a parede do endométrio a fim de fixar e implantar o embrião em um processo denominado nidação. Nesse processo, são formadas lacunas. Essas lacunas são ocupadas pelas células do citotrofoblasto, as quais constituem as vilosidades coriônicas primárias.
O desenvolvimento do mesoderma extraembrionário em direção às vilosidades primárias transforma-as em vilosidades secundárias. Estas, por sua vez, passam a ser chamadas de vilosidades terciárias a partir da formação dos vasos sanguíneos.
As vilosidades terciárias se conectam com os vasos do embrião, formando a circulação fetal. Os vasos fetais se desenvolvem em íntimo contato com os vasos maternos no espaço interviloso, permitindo as trocas materno-fetais e constituindo a placenta.
Tipos de placenta
Entre os mamíferos, as placentas podem ser tradicionalmente divididas em decídua e indecídua.
Nas placentas indecíduas, a mucosa uterina permanece “intacta” durante a gestação e o parto. É como se as vilosidades coriônicas e uterinas estivessem apenas encaixadas. Nesse caso, não há hemorragia durante o parto. As placentas indecíduas são divididas em difusas e cotiledonares.
-
Placenta indecídua difusa: as vilosidades são bem desenvolvidas e distribuem-se uniformemente por toda a superfície do córion. Não há modificações na mucosa uterina, e, devido a isso, os vasos sanguíneos fetais e maternos ficam distantes. Essa placenta ocorre em equinos (éguas), suínos (porcas), cetáceos, entre outros animais.
-
Placenta indecídua cotiledonar: as vilosidades são agrupadas em rosetas ou cotilédones. A mucosa uterina é destruída no nível das vilosidades coriônicas. Assim, há um contato maior entre o córion e o endométrio e, consequentemente, entre os vasos sanguíneos maternos e fetais. Essa placenta ocorre em ruminantes (vacas, ovelhas).
Nas placentas decíduas, o embrião penetra no endométrio, e o desenvolvimento ocorre dentro da parede do útero, ocorrendo um entrosamento maior entre a parte materna e fetal. Nesse caso, há perda de sangue no parto, já que a mucosa uterina se rompe com a saída do feto e de suas membranas. A placenta decídua pode ser de dois tipos: zonária e discoide.
-
Placenta decídua zonária: as vilosidades ocorrem em uma faixa circunscrevendo o córion. O epitélio uterino e o tecido situado logo abaixo são destruídos pelo córion, mas os capilares sanguíneos maternos mantêm sua integridade. Isso faz com que os tecidos fetais e maternos fiquem intimamente ligados. Essa placenta ocorre em carnívoros (gatas, cadelas).
-
Placenta decídua discoide: as vilosidades se concentram em uma região em forma de disco. O córion penetra mais profundamente na parede uterina, destruindo o endotélio dos capilares maternos. Nesse caso, se formam lacunas de sangue, e o sangue materno extravasa para essas lacunas. Mesmo com a formação de lacunas de sangue, não ocorre a mistura de sangue fetal com materno. Essa placenta ocorre em primatas (humanas), roedores (ratas) e outros.
Importância da placenta
A placenta está entre os órgãos mais importantes do corpo humano, uma vez que o feto em desenvolvimento depende totalmente dela para sustentá-lo e protegê-lo. Durante esse período, a placenta executa funções essenciais que, mais tarde, serão assumidas por outros órgãos, como os pulmões, o fígado, o intestino, as glândulas endócrinas e os rins.
Curiosidade: devido à “dependência” entre o feto em desenvolvimento e a placenta, esse órgão é venerado como um objeto sagrado por diversas culturas.
Doenças da placenta
Alterações clínicas na placenta podem ter riscos tanto para a mãe quanto para o desenvolvimento do feto. Algumas condições associadas à placenta são:
-
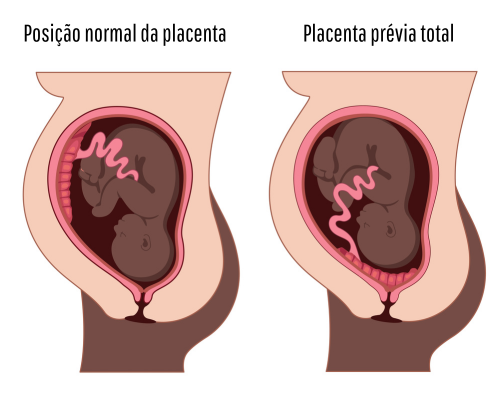
Placenta prévia: a placenta cobre total ou parcialmente o colo do útero. Às vezes é chamada de placenta de implantação baixa. Pode levar a sangramentos durante a gravidez.
Anuncie aqui
-
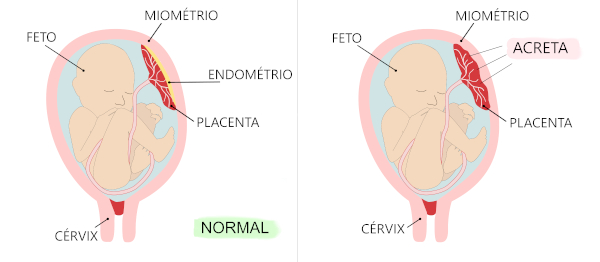
Acretismo placentário: a placenta se desenvolve e se fixa profundamente na parede do útero. Nessa situação, parte da placenta pode permanecer conectada ao útero após o parto e ocasionar hemorragias graves.
-
Descolamento placentário: a placenta se separa do útero precocemente durante a gravidez. Se não feito o devido repouso, pode levar à morte da mãe ou do feto. Durante o período em que a placenta se encontra descolada, o feto pode receber uma menor quantidade de nutrientes e oxigênio, afetando o seu desenvolvimento.
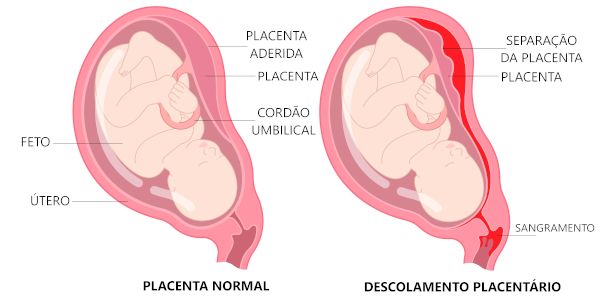
Entre os principais sinais de que há algum transtorno na placenta encontram-se o sangramento vaginal, dores abdominais e contrações. É importante discutir os sintomas com o médico, uma vez que eles podem estar relacionados a outros fatores. O tratamento varia de acordo com a gravidade da condição e do estágio de gestação. Alguns cuidados a serem tomados são: aumento da frequência de ultrassons e consultas pré-natais, indução de trabalho de parto, repouso, necessidade de cesariana e privação de exercícios físicos.
Fontes
Burton, G.J., Fowden, A.L. The placenta: a multifaceted, transient organ. Philos Trans R Soc Lond B Biol Sci. 2015. 370(1663): 20140066.
Gilbert, S.F., Barresi, M.J.F. Developmental Biology. 11 ed., Sinauer Associates, 2016.
Herrick, E.J., Bordoni, B. Embryology, Placenta. In: StatPearls. Treasure Island (FL): StatPearls Publishing. Disponível em: https://www.ncbi.nlm.nih.gov/books/NBK551634/.
Huppertz, B. The anatomy of the normal placenta. J Clin Pathol. 2008. 61(12): 1296-302.
Maltepe, E., Fisher, S.J. Placenta: the forgotten organ. Annu Rev Cell Dev Biol. 2015. 31: 523-52.
Por Heloísa Fernandes Flores
Professora de Biologia




